Die thorakalen Beschwerden charakterisiert er als stechend, mit einem Druckgefühl, teilweise auch auf Druck auslösbar sowie verstärkt bei tiefer Inspiration. Begleitend wird eine leichte Belastungsdyspnoe beschrieben. Als Kardiovaskuläre Risikofaktoren wird das Rauchen von ca. 20 Zigaretten/d (13PY) angeben.
In der Diagnostik fallen eine Temperatur von 38,8°C sowie erhöhte Entzündungszeichen auf. Aufgrund der thorakalen Schmerzen erfolgt ein Troponin I - Test, der einen Wert von 0.64 ng/ml (Cut-Off < 0.05) ergibt. Das EKG zeigt fluktuierende unspezifische EKG-Veränderungen, betont in den anterolateralen Ableitungen.
Zur Sicherung der Diagnose wurde eine Kardio-MRT durchgeführt. Hier erfolgt aus MR-tomographischer Sicht der Nachweis einer apikal und lateral betonten ausgeprägten Myokarditis mit apikaler Hypo- bis Akinesie.

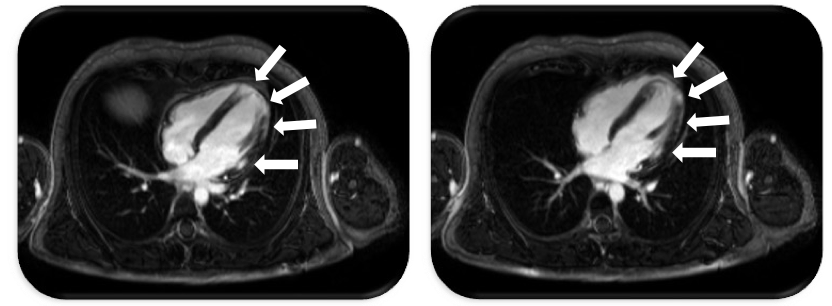
In der PSIR-Sequenz (Phase-Sensitive Inversion Recovery) in der Kardio-MRT zeigen sich deutliche Zeichen eines infarkt-atypischen zumeist epimyokardialen und intramyokardialen Late Enhancements basal anterolateral, inferiolateral und inferior sowie des gesamten Apex transmural (Pfeile)
Zur weiteren klinischen Überwachung erfolgte die anschließende Verlegung auf die IMC. Angesichts der apikalen Hypo- und Akinesie wurde eine Herzinsuffizienz-Therapie mit Ramipril eingeleitet. Unter symptomatischer Therapie mit NSAR kam es zu einer raschen deutlichen Beschwerdebesserung. Die Langzeit-EKG-Untersuchung zeigte keine höhergradigen ventrikulären Herzrhythmusstörungen. Es gelang weder der Nachweis von kardiotropen Viren wie Enteroviren, (Coxsackieviren, Echoviren), Herpesviren (EBV, VZV, CMV, HSV) noch der Nachweis einer aktiven Borreliose, Sarkoidose, Chlamydieninfektion oder Toxoplasmose.
Nach acht Tagen konnte der Patient, bei letztendlich unklarer Genese der Myokarditis, das Krankenhaus in gebessertem Allgemeinzustand verlassen.
Die Myokarditis verläuft häufig asymptomatisch, jedoch sollte vor allem bei jüngeren Menschen mit neuaufgetretener Belastungsdyspnoe oder thorakalen Beschwerden bei vorausgegangenem grippalem Infekt daran gedacht werden.
Um die Detektion von Patienten mit Myokaditis in der klinischen Praxis zu verbessern wurden von der Europäischen Gesellschaft für Kardiologie (ESC) 2013 Diagnosekriterien genannt, welche die Verdachtsdiagnose Myokarditis erhärten sollen:
So soll der V.a. eine Myokarditis geäußert werden, wenn
≥ 1 klinisches Zeichen und
≥ 1 diagnostisches Kriterium zutreffen
Jedoch treffen die Kriterien nur in Abwesenheit folgender Erkrankungen zu:
• Koronarstenose
• andere bekannte kardialer und nichtkardiale erklärende Erkrankungen
• z.B. Herzklappenfehler, angeborene Herzerkrankung, Hyperthyreose etc.
Bei asymptomatischen Patienten sollten mindestens 2 diagnostische Kriterien zutreffen:
Klinische Zeichen
• Akute pectanginöse Beschwerden
• Neu aufgetretene (innerhalb von Tagen bis zur 3 Monaten) oder Verschlechterung von:
• Luftnot in Ruhe oder bei Belastung
• Müdigkeit, eingeschränkte Leistungsfähigkeit
• Zeichen einer Rechts- und/oder Linksherzinsuffizienz
• Subakut/chronische (> 3 Monaten) oder Verschlechterung von:
• Luftnot in Ruhe oder bei Belastung
• Müdigkeit, eingeschränkte Leistungsfähigkeit
• Zeichen einer Rechts- und/oder Linksherzinsuffizienz
• Palpitationen, Arrhythmien, Synkope, überlebter plötzlicher Herztod
• Unklarer kardiogener Schock
Diagnostische Kriterien
• Neu nachweisbare EKG-/Langzeit-EKG-/Stress-Test-Ergebnisse wie:
• ST-Streckenhebungen/-senkungen, T-negativierungen
• Erregungsausbreitungsstörungen (verbreiterter QRS-Komplex)
• Pathologische Q-Zacken, periphere Niedervoltage
• AV-Blockierungen, Schenkelblock, Sinusarrest
• Extrasystolen
• Supraventrikuläre Tachykardien, Vorhofflimmern
• Ventrikuläre Tachykardie, Kammerflimmern, Asytolie
• Myokardiale Nekrosemarker
• Erhöhte Troponine
Funktionelle oder strukturelle Auffälligkeiten in der kardialen Bildgebung (Echokardiographie, Angiographie, Kardio-MR) Neu nachweisbare, durch andere Ursachen nicht erklärbare links- und/oder rechtsventrikuläre strukturelle oder funktionelle Pathologien (auch bei asymptomatischen Patienten) wie:
• Regionale oder globale systolische und/oder diastolische Funktionsstörungen
• Mit oder ohne Ventrikeldilatation
• Mit oder ohne Wandverdickung
• Mit oder ohne Perikarderguss
• Mit oder ohne intrakavitäre Thromben
• Auffälliger Kardio-MR-Befund
• Ödem und/oder „late gardolinum enhancement“ mit typischem Myokarditismuster
Auch bezüglich der Ätiologie der Myokarditis eröffnet sich uns ein weites Feld. So wird die Myokarditis sowohl infektiöse als auch nicht-infektiöse bedingt, wobei in Europa Virusinfektionen die häufigsten Ursachen der Myokarditis sind:
Ursachen
Infektiös
Bakterien:
Chlamydien, Legionellen, Corynebacterium diphtherie (Diphtherie), Mykobakterien (TBC), etc.
Pilze
Helminthen (Wurmerkrankungen)
Protozoen:
Trypanosoma cruzi (Chagas-Krankheit), Toxoplasma gondii (Toxoplasmose)
Viren:
Enteroviren (Coxsackieviren, Echoviren, Polioviren) Adenoviren, Herpesviren (CMV, EBV), Varizella-Zoster-Virus, HIV, HCV (Hepatitis-C), Parvovirus-B-19, etc.
Rickettsien
Spirochäten:
Borrelia burgdorferi (Borreliose), Treponema pallidum (Syphilis)
Nicht-infektiös
Autoimmunerkrankungen:
M. Crohn, Colitis ulzerose, Sarkoidose, Kawasakisyndrom, Lupus erythematodes, rheumatoide Arthritis, etc.
Überempfindlichkeit auf Medikamente:
Antibiotika (wie Penicillin, Ampicillin, Cephalosporine, etc), Antiphlogistika (Mesalazin), Benzodiazepine, Clozapin, Schleifen- und Thiazidiuretika, Methyldopa, trizyklische Antidepressiva, etc.
Toxine:
Amphetamine, Kokain, Katecholamine, Chemotherapeutika, Alkohol, Lithium
Physikalische Noxen:
Arsen, Kupfer, Eisen, Bestrahlung, Hypothermie
Die Interpretation von Antikörpern bei akuter Virusinfektion ist aufgrund von spätem Auftreten von Symptomen, Reinfektionen und Kreuzreaktionen limitiert und kompliziert.
Wie im Fallbeispiel geschildert stellt bei V.a. Myokarditis die kardiale Magnetresonanztomographie (Kardio-MR, CMR) heutzutage die nicht-invasive Diagnostik der Wahl dar. Dabei kann ein Ödem in entzündetem Myokard sowie durch ein early-gadolinium-enhancement oder late-gadolinium-enhancement (Kontrastmittelanreicherung) eine gesteigerte Permeabilität und nekrotische bzw. fibrotische Myokardareale detektiert werden.
Literatur:
Myokarditis-Update, I. Kindermann et al. Der Kardiologe (2016) 10:311-330, Springer-Verlag Berlin
Current state of knowledge on aetiology, diagnosis, management, and therapy of myocarditis: a position statement of the European Society of Cardiology Working Group on Myocardial and Pericardial Diseases. AL. Caforio et al. European Heart Journal (2013) 34:2636–2648
JJ